Остеохондрома суставов: этиология, как лечить

- Остеохондроз позвоночника клиника этиология патогенез
- Лечение остеопороза народными средствами: рецепты приготовления
- Клиническая картина
- Что можно сделать…
- Клиническая картина
- 1. Остеохондропатии
- Суставы остеохондроз лечение
- Поделитесь ссылкой на статью
- Дополнительная информация
- Остеохондроз локтевого сустава
- Правила лечения остеохондроза
- Остеохондроз суставов рук
- Лечение при помощи препаратов
- Остеохондроз в голеностопном суставе
- Остеохондрома
- Похожие статьи
Остеохондрома – доброкачественное опухолевидное образование, представляющее собой костный выступ, снаружи покрытый шапочкой из хрящевой ткани, а изнутри заполненный костно-мозговым содержимым. Обычно обнаруживается в области метафизов длинных трубчатых костей, по мере роста кости смещается ближе к ее средней части. Опухолевидные образования небольшого размера не сопровождаются никакими симптомами. Крупные остеохондромы могут вызывать боли и нарушения функции конечности. Патология диагностируется на основании данных осмотра и рентгенологического исследования. Лечение только хирургическое. Прогноз благоприятный.
D16 Доброкачественное новообразование костей и суставных хрящей
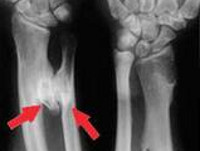
Остеохондромой (от лат. osteon кость + chondr- хрящевой + oma опухоль)называется доброкачественное образование, представляющее собой дефект, возникший в процессе развития кости.
Обычно располагается на длинных трубчатых костях поблизости от суставов, но по мере роста ребенка смещается в сторону диафиза. Реже обнаруживается на ребрах, костях таза, лопатке, позвонках и суставных костях ключицы.
Как правило, заболевание протекает бессимптомно, однако при достижении большого размера может становиться причиной возникновения болевого синдрома и вызывать ряд осложнений.
Остеохондрома – самое распространенное доброкачественное поражение скелета, составляющее около 20% от общего числа первичных опухолей костей. Обычно выявляется в возрасте 10-25 лет. По окончании роста скелета рост образования чаще тоже прекращается, однако описаны и исключения.

Остеохондрома
Причины возникновения одиночных образований до конца не выяснены. Многие специалисты в области травматологии и ортопедии полагают, что это – порок развития кости, который растет параллельно с костями скелета.
Кроме того, выделяют пострадиационные остеохондромы, которые образуются у больных, в детстве получавших лучевую терапию. Такие неоплазии обычно являются множественными, обнаруживаются у 12% пациентов, подвергавшихся облучению в дозе 1000-6000 рад.
и могут образовываться не только в длинных трубчатых костях, но и в костях таза и позвоночника.
И, наконец, еще одной причиной образования множественных остеохондром является остеохондроматоз (другое название – множественная экзостозная хондродисплазия). Это заболевание носит наследственный характер, передается по аутосомно-доминантному типу и выявляется у молодых людей в возрасте до 20 лет.
Остеохондрома – плотное опухолевидное образование с блестящей и гладкой поверхностью. По своей структуре она одновременно напоминает диафизарную и суставную части нормальной кости.
Сверху расположена хрящевая шапочка, покрытая тонким фиброзным слоем. Толщина шапочки может достигать 1 мм. У детей эта шапочка толще.
По мере роста она истончается, а во взрослом возрасте может отсутствовать или представлять собой очень тонкую пластинку.
Под хрящом находится компактная костная ткань, под ней – губчатая кость. В центре располагается костно-мозговое вещество, связанное с костно-мозговым каналом «материнской» кости. В массе губчатой кости встречаются участки остеоида, обезыствленного хряща и аморфные массы.
В некоторых случаях над костной опухолью формируется сумка, заполненная обезыствленными хрящевыми тельцами или «рисовыми тельцами», а также отложениями фибрина. Размер остеохондромы может значительно варьироваться и в большинстве случаев колеблется от 2 до 12 см.
При этом в литературе описаны и образования большего диаметра.
Существуют типичные места локализации остеохондромы. Так, у 50% пациентов эти опухолевидные образования обнаруживаются в области дистального конца бедренной кости, а также проксимальных отделах большеберцовой и плечевой костей.
В других случаях могут поражаться все остальные отделы скелета за исключением костей лицевого черепа – в этой области остеохондрома не возникает никогда. Сравнительно редко выявляется поражение костей стоп, кистей рук и позвоночника.
Опухоли небольшого размера протекают бессимптомно и становятся случайной находкой, когда пациент нащупывает у себя «шишку» на кости. Крупная остеохондрома может сдавливать мышцы, сухожилия и нервы. В таких случаях больные обращаются к врачам из-за болей или нарушения функции конечности.
Еще одной причиной развития болевого синдрома может стать сумка, формирующаяся над областью поражения.
В отдельных случаях причиной обращения за медицинской помощью становится перелом, спонтанный инфаркт в пораженной области или редкие осложнения остеохондромы – ложная аневризма подколенной артерии и тромбоз подколенной вены.
При пальпации выявляется плотное, неподвижное, безболезненное образование. Кожа над ним не изменена и имеет нормальную температуру. При образовании сумки над твердой опухолью может прощупываться еще одно, более мягкое и подвижное образование.
Диагноз выставляется на основании совокупности клинических и рентгенологических признаков. При этом решающую роль в постановке окончательного диагноза обычно играет рентгенография. Иногда в качестве дополнительных методов исследования также используется магнитно-резонансная томография и компьютерная томография.
На рентгенограммах выявляется изменение контуров кости, обусловленное наличием опухолевидного образования, связанного с основной костью широкой и толстой ножкой.
Поверхностные отделы образования имеют неровные контуры и по своей форме могут напоминать цветную капусту. В отдельных случаях ножка отсутствует, и остеохондрома прилегает к «материнской» кости.
Контуры остеохондромы четкие, непрерывные, непосредственно переходящие в контуры основной кости.
Хрящевая шапочка на рентгеновских снимках обычно не определяется за исключением случаев, когда в ней есть очаги кальцификации. Поэтому не следует забывать, что реальный диаметр остеохондромы может на 1-2 см превышать диаметр, определяемый по данным рентгенографии.
При подозрении на увеличение размеров хрящевой шапочки необходимо проведение магнитно-резонансной томографии. Постановка диагноза обычно не вызывает затруднений, однако в отдельных случаях заболевание бывает необходимо дифференцировать с остеомой, параостальной остеосаркомой, пароостальной костно-хрящевой пролиферацией и хондросаркомой, возникшей в результате озлокачествления остеохондромы.

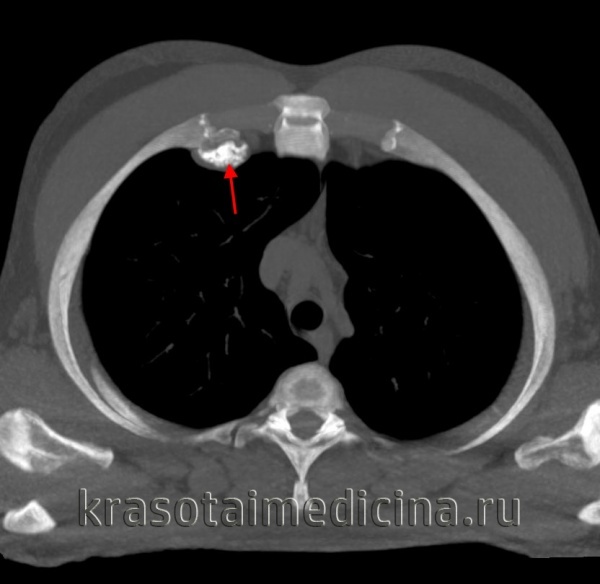
КТ ОГК. Остеохондрома 4-го ребра справа с типично костно-хрящевой «шапочкой» и ножкой.
Лечением обычно занимаются травматологи-ортопеды. Единственная лечебная методика – хирургическое удаление опухолевидного образования в пределах здоровых тканей. Показанием к удалению как одиночных, так и множественных образований является нарушение функции конечности, выраженная деформация скелета, а также быстрый рост опухоли.
Если показания к оперативному лечению отсутствуют, необходимо осуществлять наблюдение за пациентом и периодически повторять рентгенологическое исследование для оценки динамики процесса (наличие или отсутствие роста, изменение структуры). Операция проводится под общим наркозом в условиях стационара.
Врач делает разрез над пораженной областью и выполняет краевую резекцию, удаляя опухоль вместе с основанием ножки. Костная пластика не требуется.
Прогноз благоприятный, особенно – в случае одиночных образований. После хирургического лечения наступает стойкое выздоровление. Озлокачествление одиночных остеохондром наблюдается у 1-2% пациентов. При множественных образованиях риск малигнизации повышается до 5-10%.
Неблагоприятными в прогностическом плане считаются увеличение толщины хрящевой шапочки более 1 см, увеличение диаметра остеохондромы более 5 см и внезапный быстрый рост опухолевидного образования, поэтому во всех перечисленных случаях пациентам предлагается хирургическое лечение.
Профилактические меры не разработаны.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/osteochondroma
Остеохондроз позвоночника клиника этиология патогенез
В настоящее время существует ряд теорий, объясняющих причину возникновения дистрофических изменений в межпозвонковом диске: инволюционная, гормональная, сосудистая, инфекционно – аллергическая, микротравматической, функциональная, наследственная .
Наибольшее распространение получили инволюционная и микротравматическая гипотезы происхождения остеохондроза позвоночника. В рамках данных гипотез остеохондроз позвоночника рассматривается как результат «изнашивания» дисков под влиянием нагрузок и травмирующих воздействий, которым он подвергается в течение жизни.
При этом сторонники микротравматической гипотезы признают, что микротравма выступает в качестве провоцирующего или проявляющего фактора, а травматизация, связанная с различного рода производственными и бытовыми движениями, воздействует на позвоночный двигательный сегмент, в котором по мере старения развиваются инволюционные процессы.
Лечение остеопороза народными средствами: рецепты приготовления
Традиционные методы лечения фармакологическими лекарственными средствами не всегда удовлетворяют людей с деструктивным заболеванием костно-мышечной системы и соединительной ткани.
Некоторые пациенты совершенно не признают медикаментозную терапию с искусственно созданными синтетическими лекарственными препаратами, и все чаще лечение остеопороза народными средствами становится более популярным способом лечения клинических патологий.
Системные нарушения метаболизма в костных тканях опорно-двигательного аппарата, как следствие проявления прочих сопутствующих заболеваний или клинических состояний, приводит к прогрессирующему разрушению костной тканевой целостности, определяемой в медицине, как остеопороз. Заболевание сопровождается нарушением костной архитектоники, влияющей на качественные характеристики костно-суставной структуры, приводящей к снижению ее плотности, утрате прочностных свойств, усилению хрупкости в костеобразовании.
Процессы метаболизма в костно-мышечной скелетной архитектуре связывают с отсутствием или недостаточностью определенных ферментов. Медицинские эксперты считают, что определяющим патогенетическим фактором образования остеопороза являются критические нарушения обменных функций фосфора (P), витамина D и кальция (Ca).
Среди прочих нарушений обменных процессов –недостаток минеральных компонентов, например, фтора, кремния, марганца, магния, витаминных групп А, С, Е и К также приводит к метаболизму костной целостности. Отсутствие здоровой ферментации усиливает риск травматизма в опорно-двигательных сегментах костно-суставной структуры.
Псориатическая артропатия (артропатический псориаз)— это хроническое воспаление суставов, развивающееся на фоне псориаза.
Патология относится к группе серонегативных артритов и наблюдается у 5—7 процентов пациентов, страдающих чешуйчатым лишаем.
Причины и механизм развития псориатической артропатии до конца неизвестны. Считается, что большое значение в проявлении патологии имеют:
- наследственность;
- аутоиммунные реакции;
- инфекционные заболевания различной этиологии;
- постоянные стрессы;
- болезни пищеварительной и эндокринной системы;
- отдельные фармпрепараты (антималерийные средства, соли лития, β-блокаторы).
Обнаружение в коже и в синовиальной жидкости больных суставов иммуноглобулинов указывает, что в развитие патологии принимают участие иммунные механизмы.
Предполагают что появление псориатической артропатии связано с вирусами и стрептококковыми инфекциями, но это до конца еще доказано.
Клиническая картина
У 70% пациентов страдающих псориазом сначала наблюдаются изменения со стороны кожных покровов и только затем присоединяются поражения суставов.
Приблизительно у 15—20% заболевших в патологический процесс вовлекаются суставы и лишь через некоторое время (иногда много лет) можно увидеть кожные проявления чешуйчатого лишая. У 10% больных псориазом поражения суставов и кожных покровов начинаются одномоментно.
Начаться артропатический псориаз может постепенно. У больного в этом случае наблюдается общая слабость, мышечная или суставная боль.

У других наблюдается острое начало патологии, схожее с подагрой или септическим артритом, характеризующиеся резкими болевыми ощущениями в суставах и их сильной пастозностью. У 20% пациентов, когда именно началось заболевание определить невозможно, и проявляется оно только артралгиями.
Первыми в патологический процесс вовлекаются дистальные, центральные межфаланговые суставы верхних конечностей, коленные и пястно- и плюснефаланговые, плечевые суставы.
Болевой синдром особенно выражен в покое, ночью, в утренние часы сразу после пробуждения, днем во время движения боль немного стихает. По утрам наблюдается скованность в пораженных суставах.
В большинстве случает болезнь протекает в виде моно- и олигоартрита.
Одномоментно в патологический процесс вовлекаются все суставы одного пальца, кроме этого наблюдается тендовагинит сгибателей, и больной палец по форме становиться похож на «сосиску». Кожа над аномальным суставом приобретает багрово-синюшную окраску. Обычно это характерно для пальцев ног.
В настоящее время существует 5 клинических форм псориатической артропатии:
- Асимметричный олигоартрит. Самое распространенное поражение суставов при псориазе. Встречается у 70% больных. Патологический процесс затрагивает до 4 суставов с одной стороны тела или же разные суставы на левой и правой стороне тела. Страдать могут крупные суставы: тазобедренный, голеностопные, лучезапястные и коленные.
- Артрит дистальных межфаланговых суставов. Одно из характерных проявлений артропатии. Как правило, встречается в комплексе с повреждением других суставов. Чаще диагностируется у мужчин. При этой форме заболевания ногтевая пластинка обычно утолщается, меняется ее цвет, на ней появляются ямочки.
- Симметричный ревматоидноподобный артрит. Поражения одних и тех же суставов наблюдается в левой и правой части туловища, одновременно страдают 5 и более суставов. Деформируются пястно-фаланговые и центральные межфаланоговые суставы верхних конечностей. Такая форма патологии чаще встречается у женщин. Псориаз, сопровождающий симметричный артрит протекает особенно тяжело.
- Мутилирующий или как его еще называют деструктивный или обезображивающий артрит. Встречается довольно редко, наблюдается у пациентов с тяжелыми кожными проявлениями чешуйчатого лишая. С годами болезнь прогрессирует, в результате разрушаются мелкие суставы рук, особенно страдают пальцы, они деформируются и перестают выполнять свои функции. Зачастую деструктивная форма патологии сопровождается поражениями позвоночного столба.
- Псориатический спондилит. Встречается у 40% пациентов и нередко сопровождается периферическим артритом. Для этой формы болезни характерны боли в спине, может сопровождаться воспалением всего позвоночника, или только шейного или поясничного отдела, или же воспалительный процесс может наблюдаться в суставах соединяющих кости таза и позвоночник. При такой форме заболевания возможна скованность позвоночника, хотя его подвижность ограничена не у всех пациентов, а у кого-то вообще нет никаких признаков спондилита.
Читайте также: Йога при артрите: полезные асаны, польза, ограничения
В комплексе с поражением суставов возможны миофасциальные боли, воспаление грудинно- и акромиально-ключичных суставов, бурсит стопы и ахиллового сухожилия, поражение органов зрения (конъюнктивит, передний увеит), иногда амилоидоз почек.
В редких случаях возможно развитие злокачественной формы псориатической артропатии, которая характеризуется рядом признаков:
- истощением пациента;
- температурой гектического типа;
- тяжелым псориатическим поражением кожных покровов, суставов позвоночного столба;
- генерализованным полиартритом с сильными болями и формированием рубцовых анкилозов;
- генерализованной лимфаденопатией;
- поражением органов зрения, сердца, почек, печени, ЦНС и ПНС.

Псориатическая артропатия может сопровождаться сильными болями и поражать все новые суставы даже, несмотря на лечение.
Кроме этого, болезнь несет ряд угроз и опасностей:
- Если в процесс вовлекаются мелкие суставы пальцев рук и ног, то они распухают. В результате человеку сложно выполнять различные манипуляции руками или из-за опухоли проблематично подобрать обувь.
- Нередко наблюдается энтезопатия, которая сопровождается болями и воспалениями сухожилий. Обычно страдает пяточное сухожилие. Из-за болей в ступне пациенту тяжело ходить.
- При вовлечении в патологический процесс суставов позвоночника наблюдаются болезненные ощущения в спине и шее.
Врач ставит диагноз на основании клинической картины и данных лабораторных исследований.
Из симптомов при псориатической артропатии врачи отмечают:
- Повреждения дистальных межфаланговых суставов верхних и нижних конечностей, а особенно, I пальцев ног. Суставы болезненны, опухшие, кожные покровы над ними синюшные или багрово-синюшные.
- Одновременное поражение всех суставов на одном пальце, в результате чего они становятся похожими на «сосиски».
- Вовлечение в патологический процесс в начале болезни большого пальца ноги.
- Пяточная невралгия, которая сопровождается болями.
- Кожные проявления псориаза, изменения ногтевой пластинки (ее помутнение, появление на ней различных линий, симптом «наперстка»).
- Чешуйчатый лишай в анамнезе.
Специалист может назначить ряд анализов и исследований:
- Рентген. С его помощью можно увидеть изменения свойственные псориатической артропатии.
- Анализ синовия. С помощью иглы из коленного сустава забирают синовиальную жидкость и исследуют ее на присутствие молочной кислоты. Исключают подагру.
- Повышенная СОЭ, гипохромия, лейкоцитоз.
- Отрицательный ревматоидный фактор.
Что можно сделать…
К сожалению не многое… Полностью вылечить заболевание в настоящее время не удается.
- Терапия направлена главным образом на купирование болевого синдрома, снятие воспалительного процесса и предупреждения потери суставами своих функций.
- Из медикаментов назначают:
- Нестероидные противовоспалительные средства. Желательно использовать селективные ингибиторы ЦОГ 2, к ним относятся препараты на основе Мелоксикама. Они в меньшей степени вызывают обострения псориаза.
- Глюкокортикоиды, к примеру, Дипроспан.
- Фармпрепараты длительного действия или как их еще называют базисный. Это Метотрексат и Сульфасалазин.
- Иммуносупрессивные препараты.
При злокачественном течении болезни назначают плазмаферез и УФ-облучение крови.
![]()
- Первичной профилактики псориатической артропатии на сегодняшний день не существует, так как не известны причины заболевания.
- Чтобы приостановить развитие патологии больной должен поддерживать в норме свой вес, вести активный образ жизни, избегать стрессов, вирусных и бактериальных инфекций, сбалансировано питаться, принимать витамин Д.
- Кроме этого существуют следующие методы профилактики заболевания:
- Шинирование. С помощью шин суставу можно придать правильное положение, контролировать воспалительный процесс, уменьшить эрозию суставов.
- Гидротерапия. Упражнения, выполняемые в воде, помогают укрепить суставы и сохранить их функцию.
- Холодные и горячие компрессы. Если их по очереди прикладывать к пораженным суставам, то они купируют боль и убирает отечность.
Клиническая картина
Выявляется три вида нарушений: неврологические, вегетативные и статические.
Среди неврологических расстройств первое место занимает болевой синдром в пояснично-крестцовой области (люмбалгия) с распространением ее на конечность (люмбоишиалгия) или локализацией только в ноге (ишиалгия). Боль преимущественно тупая и ноющая, усиливается при резких движениях, перемене положения туловища при длительной вынужденной позе.
Вегетативные нарушения, возникающие в результате дегенеративно-дистрофических изменений в дисках, проявляются в виде сухости и шелушения кожи, нарушения потоотделения и цианоза кожи.
Постоянно выявляются статические нарушения. Они проявляются уплощением поясничного лордоза как приспособительной реакцией для уменьшения объема движений позвоночника. Длительная болевая реакция может вызвать ишиалгический сколиоз.
Однако преимущественно (в 93% случаев) у таких больных выявляется ограничение подвижности позвоночника в виде анталгической позы — вынужденное положение туловища с переносом тяжести на здоровую ногу с наклоном вперед [18].
Допускалось, что имеется параллелизм между выраженностью статических деформаций стопы и изменений в позвоночнике [55,24].
При диагностике и выборе тактики лечения врач в первую очередь ориентируется на жалобы пациента, историю заболевания и результаты клинического обследования.
При обследовании пациентов с патологией позвоночника широко используются традиционные средства визуализации — обзорная и функциональная рентгенография, компьютерная томография, магнитно-резонансная томография.
Другие методы обследования — миелография или дискография применяются очень ограниченно, как правило, при проведении предоперационного обследования. Традиционно врачи стараются определить морфологические изменения в позвоночнике, которые ответственны за проявление заболевания, основываясь на субъективной оценке рентгенографической картины.
Но если травмы, неопластические процессы, дисплазии и аномалии развития могут быть визуализированы достаточно хорошо, то в остальных случаях обнаружить морфологические изменения оказывается невозможным, поскольку используемые методы визуализации недостаточно информативны. Метод рентгенографии дегенеративного поражения позвоночника в большинстве случаев не позволяет выявить источник болевого синдрома.
Рентгенологическое исследование позвоночника позволяет диагностировать остеохондроз позвоночника. Неинвазивным и наиболее информативным методом исследования является магнитно – резонансная томография, позволяющая оценить состояние межпозвонкого диска, уровень и размеры грыж диска.
Компьютерная томография позволяет оценить состояние костных структур позвоночного сегмента, сужение позвоночного канала. Основные лабораторные исследования должны обязательно проведены. Они могут оказать помощь в дифференциальной диагностике с воспалительными и опухолевыми заболеваниями.

Из нейрофизиологических методов исследования является электронейромиография, этот метод характеризует состояние нервно мышечного аппарата. Позволяет определить уровень и характер поражения корешка спинного мозга, скорость распространения возбуждения по нервам, состояние биоэлектрической активности мышцы в зависимости от уровня повреждения.
Источник: https://sevsity.ru/pozvonochnik/osteokhondroz-pozvonochnika-klinika-etiologiya-patogenez/
1. Остеохондропатии
Остеохондропатия, или асептический некроз, – это хроническое дегенеративно-некротическое заболевание, в основе которого лежит сосудисто-дистрофический процесс субхондральных отделов эпифизов некоторых костей. Заболевание чаще встречается в детском и юношеском возрасте, имеет хроническое доброкачественное клиническое течение и благоприятный исход.
Этиология остеохондропатий неизвестна, но существует мнение, что болезнь может развиваться в результате травмы, инфекции, наследственного предрасположения, нарушенной нервной трофики и обмена.
Патогенез. Остеонекроз развивается в результате местного нарушения сосудистого питания костной ткани и костного мозга в области эпифиза или апофиза.
- Дистрофически-некротический процесс, происходящий при этом заболевании, условно делится на пять стадий:
- I стадия некроза – результат нарушенного кровообращения какого-либо участка эпифиза или апофиза;
- II стадия вторичного импрессионного перелома возникает при малейшей нагрузке по типу патологического перелома;
- III стадия фрагментации развивается на фоне рассасывания отдельных участков некротизированного губчатого вещества кости;
- IV стадия репарации возникает вследствие разрастания соединительной ткани;
- V стадия консолидации возникает в результате оссификации с образованием деформации эпифиза или с полным его восстановлением при правильном лечении.
- Остеохондропатия головки бедренной кости
Остеохондропатия головки бедренной кости (болезнь Легг-Кальве-Пертеса) является одной из наиболее часто встречающихся остеохондропатий. Возраст – от 5 до 12 лет, но нередки случаи заболевания до 18–19 лет. Мальчики и юноши страдают в 4–5 раз чаще, чем девочки.
Клиника. Процесс односторонний. В анамнезе указаний на травму нет. После ходьбы в тазобедренном суставе появляются незначительные и нестойкие боли, усиливающиеся в дальнейшем. Возникают контрактура сустава, атрофия мышц, постоянная хромота и в запущенных случаях – укорочение пораженной конечности на 1–2 см.
Рентгенологические проявления диагностируются только через 6 месяцев, т. е. во II стадии заболевания, когда возникает равномерное затемнение головки бедра вследствие некроза и импрессионного перелома. Головка сплющивается, суставная щель расширяется.
Через 1,5 года от начала заболевания на рентгенограммах определяются отдельные фрагменты головки, еще большее ее сплющивание, и только через 2–3 года она приобретает нормальную костную структуру и форму, если проводилось правильное лечение, или грибовидную форму.
В лечении важнейшее значение имеет ранняя разгрузка пораженной конечности для сохранения нормальной формы головки с применением ортопедических аппаратов и костылей. В некоторых случаях применяют хирургические вмешательства, направленные на улучшение кровообращения головки бедра (туннелизацию шейки бедра, пересадку мышечного лоскута в заранее подготовленный канал в шейке бедра).
Остеохондропатия бугра большеберцовой кости
Остеохондропатия бугра большеберцовой кости (болезнь Осгуд-Шлаттера). Поражение бугристости большеберцовой кости носит обычно односторонний характер.
Возникает и клинически проявляет себя, как правило, после травмы. Среди больных очень часто встречаются крепкие молодые люди, которые активно занимаются спортом (футболисты, легкоатлеты-бегуны).
Клиническая картина. В области бугристости большеберцовой кости появляются спонтанные боли, которые усиливаются при надавливании на бугристость и при сгибании коленного сустава. Определяются припухлость, небольшая отечность мягких тканей, при пальпации – твердый костный нарост.
Рентгенологически определяются фрагментация или отделение бугристости от кости.
Лечение заключается в ограничении ходьбы, бега, занятий физкультурой. Назначаются физиотерапевтические процедуры: теплые местные ванны, массаж, эластическая повязка на коленный сустав.
Заболевание заканчивается через 1–1,5 года полным выздоровлением, если проводились физиотерапевтическое лечение и бальнеологические процедуры.
Остеохондропатия ладьевидной кости стопы
Остеохондропатия ладьевидной кости стопы (болезнь Келера-I) встречается редко и возникает после травмы. Болеют дети 3–7 лет, чаще мальчики.
Клинические проявления. На тыле у внутреннего края стопы без видимых причин появляются припухлость, умеренные боли, иногда заставляющие детей прихрамывать, ходить на наружных сводах стопы.
На рентгенограммах выявляются фрагментация и уплощение ладьевидной кости в сагиттальном направлении в форме серпа или чечевицы.
Лечение заключается в создании длительного покоя стопе с помощью гипсового сапожка и проведении физиотерапевтических процедур. Оперативное лечение противопоказано.
Общая продолжительность заболевания составляет около года. Восстанавливается функция стопы, а иногда и анатомия ладьевидной кости.
Остеохондропатия головки II и III плюсневых костей
Остеохондропатия головки II и III плюсневых костей (болезнь Альбана Келера-II) преимущественно встречается у женщин молодого возраста. Причина неизвестна, но предрасполагающим фактором является длительная ходьба на высоких каблуках.
Клиника. Боли в стопе постепенно прогрессируют, усиливаясь во время ходьбы. Смена обуви, умеренная ходьба приводят к клиническому выздоровлению, однако асептический некроз головки плюсневой кости продолжается до образования деформирующего артроза.
На рентгенограммах выявляется уплотненная головка плюсневой кости, затем – ее фрагментация, сплющивание и частичное или полное рассасывание. Суставная щель расширена, растут остеофиты по типу деформирующего артроза.
Лечение проводится консервативно: уменьшается нагрузка на ногу, проводится физиотерапевтическое лечение, рекомендуется ношение супинаторов, разгружающих передний отдел стопы. Резекция головки плюсневой кости показана только для устранения обширных костных разрастаний в области головки.
Остеохондропатия полулунной кости запястья
Остеохондропатия полулунной кости запястья (болезнь Кинбека). Заболевание встречается довольно часто у мужчин в возрасте 20–30 лет после тяжелого физического ручного труда и у спортсменов.
Клиника проявляется длительными неисчезающими болями в области лучезапястного сустава, нарушением его функции, резким усилением болей при надавливании на тыл кисти.
На рентгенограммах видно уплотнение кости (некроз), затем пятнистое просветление, со временем кость принимает треугольную форму.
Лечение. Лучшие результаты дает выскабливание некротических масс острой ложечкой без удаления утолщенной хрящевой части кости. Из консервативных методов лечения могут быть применены длительная иммобилизация гипсовой повязкой, физиотерапия.
Остеохондропатия тела позвонка
Остеохондропатия тела позвонка (болезнь Кальве). Преимущественно поражаются позвонки нижнегрудного и верхнепоясничного отделов, т. е. позвонки, несущие самую большую нагрузку.
Возникает чаще после травмы. Причина – эмболический инфаркт а. nutricia.
Клиника. После падения или ушиба появляется боль в области пораженного позвонка, усиливающаяся во время нагрузки и исчезающая в покое.
При обследовании спины обнаруживаются напряжение мышц и выступание остистого отростка пораженного позвонка вследствие клиновидной компрессии его тела.
На рентгенограммах отмечается равномерное сплющивание тела обычно одного позвонка, иногда с небольшим клином кпереди. Смежные межпозвоночные диски увеличены. По выражению Кальве, «кости слишком мало, а хряща – слишком много».
Лечение. Требуется полная разгрузка позвоночника с помощью постельного режима и реклинации (на все время регенерации позвонка).
Читайте также: Монастырский чай от остеохондроза: состав, как заваривать
Применяются медикаментозная терапия, витаминотерапия, облучение ультрафиолетовыми лучами, специальные приемы лечебной физкультуры.
Прогноз заболевания благоприятный. Полного восстановления формы позвонка обычно не наступает – сохраняется деформация в виде «рыбьего позвонка».
Остеохондропатия апофизов позвонков
Остеохондропатия апофизов позвонков (юношеский кифоз, остеохондропатический кифоз), или болезнь Шейермана-Мау, встречается довольно часто.
Чаще страдают юноши. Иногда заболевание определяется только при осмотре призывников. Описаны семейные формы остеохондропатии позвоночника. Поражаются, как правило, средний и нижнегрудной отделы позвоночника.
В возрасте 10–12 лет в межпозвонковых хрящевых дисках появляются добавочные апофизарные точки окостенения тела позвонка, или «краевые костные каемки».
В основе этой типичной остеохондропатии лежат, вероятнее всего, множественные мелкие некрозы с последующими восстановительными явлениями.
Значительная деформация – остеохондропатический кифоз – дает плохой прогноз в смысле восстановления формы. Обычно кифоз остается на всю жизнь.
При этом наибольшей деформации подвергаются VIII–IX позвонки, в меньшей степени – VII и X позвонки грудного отдела позвоночника.
Клиника. Больной обращает внимание на усталость в позвоночнике вначале после физической нагрузки, затем – после ходьбы и длительного сидения. Постепенно усталость позвоночника переходит в боль, появляются сутулость и кифоз. Болезнь протекает медленно, годами.
- Рентгенологически Мау различает три стадии заболевания.
- Начальная стадия заболевания характеризуется тем, что апофизы разрыхляются и на рентгенограммах имеют пестрый вид.
- В начальной стадии эпифизы принимают зубчатый вид, а контуры передней части тела позвонков становятся остеопорозными.
- В деструктивной стадии возникает деформация позвонков – тело пораженного позвонка сдавливается сверху вниз и с середины тела по направлению вперед заостряется в виде усеченного клина.
- В восстановительной стадии структура позвонков восстанавливается и наступает слияние апофизов с телами позвонков.
- В тяжелых случаях процесс приводит к деформирующему спондилезу.
Лечение симптоматическое. Больные должны соблюдать постельный режим на жесткой кровати со щитом в положении на спине.
- Назначается гимнастика для укрепления мышц спины и живота.
- В острой стадии с выраженными клиническими проявлениями в виде болей прибегают к положению в гипсовой кроватке.
- При легких формах заболевания рекомендуется ношение реклинирующего спинодержателя для исправления кифоза.
- Частичные клиновидные остеохондропатии суставных поверхностей
Отсекающий остеохондроз, или болезнь Кенига, выражается в асептическом некрозе и отделении клиновидного участка головки или суставного эпифиза медиального мыщелка бедра. Заболевание наблюдается у детей и у взрослых.
Типичная локализация заболевания – коленный сустав, но могут поражаться и другие (локтевой, реже – плечевой, тазобедренный, голеностопный).
Клиника. Отделившийся костно-хрящевой кусочек эпифиза выпадает в полость сустава, где свободно перемещается, а при ущемлении – блокирует сустав.
Возникает острейшая боль в суставе, от которой больной избавляется самостоятельно, осторожно сгибая и разгибая бедро или голень.
Клиника болезни Кенига до ущемления выражается в болях в суставе во время ходьбы; при пальпации медиального мыщелка бедра определяется локальная болезненная точка. После блокады в суставе появляется выпот.
В клиническом течении определяются две стадии.
I cтадия – хронический артрозо-артрит – протекает в течение 1–1,5 лет. Медленно идет отграничение очага, затем он держится еще не поврежденным хрящом на своем месте.
II стадия – стадия «внутрисуставных мышей». Возникает ущемление внутрисуставного тела, сопровождающееся блокадой сустава и сильной болью. Хрящ медленно меняет свою структуру и под действием небольшой травмы разрушается.
Рентгенологическая картина очень характерна. Первоначально определяется небольшое овальное разрежение в медиальном мыщелке.
После отторжения секвестра в мыщелке виден небольшой и неглубокий дефект – «ниша», а в полости сустава – бобовидный секвестр, называемый суставной мышью.
Размеры ниши и внутрисуставного тела могут не соответствовать друг другу. Суставное свободное тело ведет к хроническому раздражению сустава и является причиной вторичных обезображивающих явлений.
Лечение. В I стадии заболевания операция технически сложна. Пораженное место может быть малозаметным, хрящ остается живым и имеет обычный вид, что затрудняет локализацию и удаление очага. Во II стадии операция заключается в удалении внутрисуставных тел «суставной мыши».
Следующая глава
Источник: https://med.wikireading.ru/6569
Суставы остеохондроз лечение
Вся правда о: суставы остеохондроз лечение и другая интересующая информация о лечении.
Остеохондроз — заболевание, характеризующееся первичным дегенеративно-дистрофическим (в результате нехватки питательных веществ и кислорода) поражением суставного хряща, с последующим вовлечением в патологический процесс подхрящевого и более глубоких слоев кости, синовиальной оболочки сустава, связок и мышц, сопровождающееся формированием остеофитов и проявляющееся болью и ограничением подвижности суставов.
А теперь по порядку.
Суставной хрящ не имеет сосудов и получает питание и кислород из окружающих тканей. По ряду причин питание хряща становится недостаточным, замедляются процессы обновления хрящевой ткани, хрящ теряет упругость, истончается и перестает защищать подлежащую кость от нагрузок и трения во время движения в суставе.
Подлежащая кость в таких условиях травмируется, суставные концы кости деформируются и уже не обеспечивают идеальное совпадение суставных поверхностей при движении друг относительно друга.
Для того, чтобы максимально стабилизировать работу сустава, окружающие сустав мышцы приходят в напряжение, спазмируются. Спазм еще больше нарушает кровообращение в суставе и окружающих его тканях.
В ответ на повреждение суставных поверхностей кости, в ней активизируются процессы восстановления костной ткани. Но в существующих условиях восстановление прежней структуры костей оказывается невозможным, появляются краевые костные разрастания, которые именуются остеофитами. Остеофиты нарушают подвижность сустава механически.
Остеохондроз может развиться практически в любом суставе. Чаще всего встречается остеохондроз межпозвоночных дисков, коленных, тазобедренных, плечевых суставов, голеностопных суставов. Остеохондроз межпозвоночных дисков является наиболее частой причиной болей в спине.
- Остеохондроз коленного сустава (гонартроз), остеохондроз тазобедренного сустава (коксартроз), являются наиболее частыми причинами утраты трудоспособности и выхода на инвалидность вреди всех заболеваний суставов.
- Остеохондроз плечевого сустава приводит к значительному нарушению повседневной активности больного человека из-за болей и ограничения подвижности руки.
- Причины остеохондроза
В большинстве случаев остеохондроз развивается без видимой причины. Это так называемый первичный остеохондроз.
Считается, что первичный остеохондроз развивается при взаимодействии определенных генов с неблагоприятными факторами внешней среды.
Эти гены ответственны за синтез коллагена и эластина, чувствительность клеток к воздействию на них витамина D3, эстрогенов и других биологически активных агентов.
Вторичный остеохондроз развивается в результате большого количества внешних и внутренних причин:
- Биомеханические:
- травмы сустава, нагрузки высокой интенсивности, которые приводят к микротравматизации хряща и/или подлежащей кости;
- аномалии развития опорно-двигательной системы;
- первичный асептический некроз (омертвение, вызванное внезапным нарушением кровообращения) подлежащей костной ткани.
- Воспалительные:
- острые и хронические артриты;
- гемофилия.
- Метаболические (связанные с нарушением обмена веществ): подагра и др.
- Эндокринные: сахарный диабет, синдром Кушинга и др.
- Ишемические:
- варикозная болезнь ног;
- облитерирующий эндартериит;
- атеросклероз сосудов ног;
Есть причины остеохондроза, общие для всех суставов. Есть причины, специфичные для конкретных суставов.
Остеохондроз коленного сустава вызывают:
- сколиоз;
- плоскостопие;
- синдром гипермобильности коленного сустава;
- латеральное (смещение кнаружи) расположение надколенника;
- О или Х-образная деформация ног.
Остеохондроз тазобедренного сустава вызывают:
- ожирение;
- смещение центра тяжести тела при ходьбе в результате нарушения осанки, ношения обуви на высоком каблуке, и др.;
- местная или общая инфекция, которая может спровоцировать развитие хронического воспаления в сутаве.
Остеохондроз плечевого сустава может спровоцировать тяжелая физическая работа, связанная с подъемом тяжестей (например, у грузчиков). Так же, как и неправильная техника упражнений при занятиях бодибилдингом, тяжелой атлетикой.
В основе механизма повреждения плечевого сустава во время занятий силовыми видами спорта лежит неравномерное развитие силы различных мышечных групп.
Например, стремление подростков «качать руки» без тренировки мышц спины, шеи, груди, или выполнение технически сложных упражнений без достаточной предварительной физической подготовки.
Симптомы
Проявление симптомов — повод для визита к врачу
Проявляется остеохондроз болью в области больного сустава, усиливающуюся при движении и нагрузке, в холодную сырую погоду, к концу дня, и проходящей в покое и тепле. Утренняя скованность — тугоподвижность суставов после периода покоя, которая проходит в течение 10-30 минут.
По мере прогрессирования заболевания появляется ограничение амплитуды движений в суставе, крепитация (треск при движении), необратимое увеличение объема сустава за счет костных разрастаний, снижение силы и объема мышц конечности.
Остеохондроз коленного сустава проявляется болью в области коленного сустава, хромотой, необходимостью опираться на трость при ходьбе, затруднения при подъеме и спуске по лестнице, а так же при подъеме со стула или кресла.
Остеохондроз тазобедренного сустава проявляется болью в паху, которая иррадиирует по внутренней по передней и боковой поверхности бедра до колена, хруст в бедре при движении.
Ограничение движений в тазобедренном суставе приводит к тому, что больному сложно подтянуть ногу к груди при обувании или одевании, выполнять работу в положении, требующем широкого разведения ног (сидеть на стуле «верхом», например).
В далеко зашедших стадиях заболевания обращает на себя внимание укорочение или удлинение больной ноги. Мышцы больной ноги выше колена значительно уменьшаются в объеме.
Остеохондроз плечевого сустава характеризуется болью и хрустом в плечевом суставе при движении. Особенно болезненно отведение руки назад. И именно движения в этом направлении ограничиваются в первую очередь.
Диагностика
На рентгенограмме можно увидеть следующие признаки остеохондроза сустава:
- Сужение суставной щели. Суставная щель на рентгене — это, фактически, промежуток между костями, который занимают суставные хрящи. Разрушение хряща приводит к его истончению, что на рентгенограмме проявляется к уменьшению толщины просвета между костями.
- Субхондральный склероз —уплотнение кости, расположенной под суставным хрящом.
- Костные разрастания (остеофиты) по краям суставных поверхностей и в местах прикрепления связок.
- Кисты — округлые полые или заполненные хрящом образования в кости под суставным хрящом, которые свидетельствуют о нарушении нормальной способности кости к регенерации (восстановлению).
- Изменение формы суставных поверхностей.
Рентгенологический метод позволяет увидеть только выраженные изменения в структуре костей, потому на ранних этапах развития болезни применяют МРТ (магнитно-резонансную томографию) и артроскопию.
Лечение остеохондроза
На ранних этапах лечение остеохондроза неоперативное. Цель его — остановить процесс разрушения суставного хряща и кости и не допустить его прогрессирование в дальнейшем. Для этого применяют снижение нагрузки на сустав вплоть до полного его обездвиживания, назначают лечебную физкультуру, направленную на улучшение подвижности суставов.
Физиотерапевтическое лечение активизирует кровообращение в околосуставных тканях, устраняет рефлекторный спазм мышц и оказывает умеренное обезболивающее действие. Назначают озокеритовые и парафиновые аппликации, криотерапию, лазер, магнитотерапию, УВЧ, ультразвук, электрофорез с анальгином, фонофорез гидрокортизона, сероводородные или радоновые ванны и др.
Медикаментозная терапия включает в себя назначение нестероидных противовоспалительных препаратов (НПВС) по необходимости, лекарственных средств, улучшающих периферическое кровообращение. Применяется введение глюкокортикостероидов в полость сустава только в случаях синовитов (воспаления синовиальной оболочки капсулы сустава), которые не вылечиваются обычными курсами НПВС.
Оперативное лечение применяется в том случае, если предыдущее неоперативное лечение не дало эффекта, или в случае выраженного поражения сустава.
В том случае, если вам поставили диагноз остеохондроз коленного сустава, лечение следует начать с подбора трости, на которую следует опираться рукой, противоположной больному суставу.
Вместо трости можно использовать ношение ортезов, которые могут быть легкими (бинтование коленей эластическими бинтами, ношение мягкого наколенника) или жесткими.
Ортезы помогают компенсировать нестабильность сустава, удерживать надколенник в правильном положении, а в случае жестких отрезов еще и разгрузить тот участок сустава, который подвергается наибольшей нагрузке и больше поврежден.
Если речь идет о диагнозе остеохондроз тазобедренного сустава, лечение нужно начинать с планирования диеты для снижения веса, подбора удобной обуви, а в некоторых случаях и необходимости соблюдать постельный режим в течение определенного времени для того, чтобы максимально снизить нагрузку на сустав.
Поделитесь ссылкой на статью
Дополнительная информация
Внимание! Материал предназначен исключительно для ознакомления. Любое лечение следует проводить по назначению врача.
Остеохондроз суставов — дегенеративное поражение хрящевого сустава из-за недостатка подпитывающих веществ. В суставном хряще нет сосудов; кислород, другие вещества получает из соседних тканей.
Если питание недостаточное, при обновлении хрящ перестает быть упругим, истончается, не может оберегать кость от нагрузки при передвижении сустава.
Кость травмируется, суставные концы повреждаются, деформируются.
Остеохондроз суставов прогрессирует в любом суставе.
Остеохондроз тазобедренного, коленного суставов среди суставных болезней, часто считаются виновниками утраты работоспособности, причиной получения инвалидности. Обращайтесь к врачу при первых симптомах!
Остеохондроз локтевого сустава
Локтевой сустав — сложная часть опорно-двигательного аппарата человека. Состоит из трёх костей: плечевой, лучевой, локтевой, покрытых соединительной тканью. Это место закрепления крупных, мелких мышц, сухожилий, обеспечивающих движения рук, пальцев.
Локтевой сустав охраняет от повреждений пучок из нервов, сосудов, который управляет движениями кисти, ее чувствительностью. При появлении боли, лечение остеохондроза локтевого сустава осуществляется хирургами, ревматологами, неврологами, травматологами.
Остеохондроз локтевого сустава — опасное заболевание. По сравнению с другими болезнями опорно-двигательного аппарата — самая мучительная болезнь. Избавление от заболевания считается сложной задачей, медицина предоставляет немного средств для устранения.
Правила лечения остеохондроза
При лечении остеохондроза суставов, рекомендуется придерживаться правил:
- Не спать на боку: только на животе, спине, на жестком матрасе. В комнате открыть окно, форточку для проветривания помещения.
- По утрам заниматься гимнастикой в течение 10-15 минут. Среди упражнений должны присутствовать дыхательные, движения, затрагивающие каждый отдел позвоночника. Дыхательные движения делают 3-4 раза подряд, остальные — от 4 до 6 раз в среднем темпе, медленно. Запрещаются бег, прыжки — нагружают межпозвоночные диски, провоцируют дегенеративные изменения.
- Во время рабочего дня устраивать физкультурные паузы не больше пяти минут. Выполнять движения, развивающие подвижность позвоночника, отделов.
- Ежедневно выполнять комплекс специализированных физических упражнений.
- Плавать, при отсутствии жалоб на боли в конечностях, позвоночнике. В бассейне вода должна подогреваться, недопустимо наличие сквозняков. Перед водными процедурами стоит выполнить упражнения в воде – маховые, круговые движения, приседания, отведение ноги в сторону, придерживаясь за поручень, бортик бассейна.
Читайте также: Питание при подагре ног: что можно есть, меню
Остеохондроз суставов рук
Боль в суставах рук — симптом заболеваний, избавление от которых направлено на выяснение причины болей. Часто комплексная терапия в сочетании с народными методами позволяет добиться успехов в лечении остеохондроза рук.
Медицина лечит остеохондроз суставов рук, избавляет больного от неприятных ощущений.
Избавление от болезни рук состоит из:
- устранение болевого синдрома;
- устранение фактора, провоцирующего боль;
- подпитывание сустава;
- восстановление функций сустава.
Для установки диагноза при болях в суставах рук, стоит обратиться за помощью к врачу-ревматологу. Он назначит рентген, другие необходимые анализы.
Важно своевременное лечение, не стоит запускать остеохондроз. Чем быстрее начнется процесс устранения, тем легче вернуть здоровье.
Лечение при помощи препаратов
Избавление от остеохондроза медикаментозными средствами считается успешным, действенным.
Для уменьшения болевого синдрома действенны лекарства-анальгетики, нестероидные средства против воспаления.
Действеннее обезболивают опиоидные ненаркотические средства (трамал, который воздействуя на мозговые рецепторы, активирует анти болевую систему организма).
При невыносимых болях лечащий врач назначает препараты, в составе которых присутствуют глюкокортикоидные гормоны. Перечисленные группы препаратов редко используют, вызывают побочные эффекты.
Часто боль советуют устранять с помощью не стероидов. Группа обширна, включает много препаратов, сходных по сущности действия. Плюс НПВП — устраняют воспаление, боль, не вызывая образования язв в желудке.
При обострении лекарства вводятся инъекционно, при использовании метода увеличивается биодоступность вещества. После уменьшения боли, вместо уколов используются таблетки.
Обострение остеохондроза устраняется разогревающими мазями, гелями, антисептическими кремами. Похожим эффектом обладают перцовые пластыри. Действенные результаты замечены при использовании новокаиновой блокады: в область поражения вкалывают 3-4 инъекции обезболивающего раствора, хватает на 48-72 часа, затем процедуру можно повторить.
Вне обострения используются вещества, стимулирующие кровообращение пораженного участка. Употребляются витамины B1, B12, B6. Если курс лечения повторять несколько раз в год, риск обострения возможно свести к минимуму.
Часто остеохондроз сопровождается разрывом фиброзного кольца в межпозвоночном диске, ткань пульпозного ядра заполняет трещины, давит на нервные корешки.
Специально для удаления тканей из пораженного места ядра, изобретен препарат Папаин. Состоит из экстракта папайи. Применяют Карипазим — выжимка из латекса дерева папайи.
В 94% от использования этих препаратов замечен положительный результат.
Медицина обладает широкими возможностями в лечении остеохондроза, не ограничивается медикаментами. Верно подобранные методы избавляют от многих симптомов. Чтобы болезнь искоренилась, не стоит лечиться самостоятельно, следовать предписаниям лечащего врача.
Остеохондроз в голеностопном суставе
Остеохондроз голеностопного сустава — редкое, до конца неизученное заболевание.
Факторами возникновения болезни служат полученные травмы в виде осколочных переломов, нарушение кровообращения в кости, сбой обмена веществ, генетическая предрасположенность.
При прогрессировании остеохондроза отслаивается хрящ, кость из нормального места в пространство, где находится сустав, что приводит к ущемлению, блокировке, принося больному неприятные ощущения.
Для болезни существует правило: чем меньше возраст пациента, тем легче вылечить. Среди детей часто подвергаются остеохондрозу суставы ног мальчиков. Мальчики в детском, подростковом возрасте часто физически нагружены, увеличивает риск заболеть. Лечение остеохондроза ног зависит от возраста, стадии заболевания.
Статья написана для общеобразовательного развития. Для установления точного диагноза и назначения лечения ОБЯЗАТЕЛЬНО обратитесь к врачу
Источник: https://xn—-8sbecmstk0calk1c1cm.xn--p1ai/sustavy-osteohondroz-lechenie/
Остеохондрома
А Б В Г Д Е Ж З И К Л М Н О П Р С Т У Ф Х Ц Ч Ш Щ Э Ю Я
Остеохондрома (лат. osteochondroma, множ. Osteochondromata, син. экзостоз) — это опухолевидное поражение в виде выроста костной ткани, покрытого «шапочкой» из хряща. Она представляет собой бесцветную массу, которая чаще всего образуется в возрасте от 10 до 25 лет на эпифизе длинной трубчатой кости.
Аналогичное образование, остеофит, по своему патогенезу не имеет ничего общего с остеохондромой и появляется при остеоартрите вблизи пораженного сустава. Следовательно, термины «остеохондрома» и «остеофит» нельзя использовать как синонимы. Многие ортопеды считают, что это порок развития, растущий синхронно с эпифизарной пластинкой в течение первых 20 лет жизни.
Одним из факторов, вызывающих остеохондрому, является ионизирующая радиация. Показано, что эта опухоль развивается у 12 % больных, получавших в детстве лучевую терапию в дозе 1000-6000 рад. Чувствительными к облучению являются не только эпифизы длинных трубчатых костей, но и зоны роста в костях позвоночника и таза.
Период развития пострадиационной остеохондромы, которая бывает множественной, варьирует от 17 мес до 16 лет. Истинная частота находок одиночного новообразования неизвестна, поскольку очень часто при его наличии больные жалоб не предъявляют, и остеохондрома обнаруживается на рентгенограмме лишь как случайная находка. В других случаях пациенты ощущают рост узла и боль.
У некоторых из них развивается болезненный спонтанный инфаркт или перелом кости. На боль жалуются и тс больные, у которых над остеохондромой формируются сумки, в просвете которых имеются хрящевые тельца. При увеличении объема такой сумки надлежит проводить дифференциальную диагностику остеохондромы от малигнизированной остеохондромы.
К числу осложнений остеохондромы относят тромбоз подколенной вены и развитие ложной аневризмы подколенной артерии. Макроскопически остеохондрома видно, что толщина хрящевой «шапочки» достигает 5 мм, причем у детей она толще, чем у подростков, а в тех случаях, когда рост кости прекратился, «шапочка» может отсутствовать или ее толщина составляет всего несколько миллиметров.
В таких случаях на поверхности остеохондромы определяется компактная костная ткань. Центральная часть остеохондромы состоит из нормальной губчатой кости, в которой определяются вкрапления обызвествленного хряща, остеоида или аморфные массы. Над остеохондромой в некоторых случаях располагается сумка, в которой имеются отложения фибрина, «рисовые тельца» или обызвествленкые хрящевые тельца.
Под микроскопом остеохондрома снаружи хрящевая «шапочка» покрыта фиброзной тканью надкостницы, которая переходит в подлежащий гиалиновый хрящ, имеющий типичную структуру. Иногда встречаются участки, где ядра в несколько раз крупнее обычных, рядом лежащих ядер и несколько атипичны. Здесь же имеется чуть меньше обычного основного вещества.
Такие участки не должны вызывать опасения, если общая толщина хряща не превышает 3 см и если хрящ не прорастает надкостницу, а при рентгенологическом исследовании не обнаруживается деструкция подлежащей кости. Граница хрящевой и костной ткани имеет ту же структуру, что и в нормальной эпифизарной пластинке.
Видны островки хрящевой ткани, погруженные в кость (тип энхондрального окостенения) и содержащие жировой или красный костный мозг. В костной ткани, расположенной глубже, также встречаются островки хряща, но здесь они часто находятся в состоянии дистрофии или распада. Имеется и бесструктурный детрит, частично обызвествленный.
Локализация остеохондромы: частота поражения отдельных костей различна; нижний коней бедренной кости, верхние отделы плечевой и большеберцовой костей поражаются более чем у половины больных. На всем протяжении остеохондрома покрыта надкостницей. Она может быть обнаружена и в других костях, за исключением костей лицевого черепа. Все же поражение костей позвоночника, кистей рук и стоп встречается редко. При рентгенологическом исследовании видна типичная картина узкого или широкого выроста вблизи эпифизарной части пораженной кости. Обычно плотность узла неоднородная, имеются многочисленные плотные участки, соответствующие обызвествленным хрящевым долькам. Хрящевая «шапочка» большей частью не определяется, поскольку хрящ остается необызвествленным. Она может быть выявлена только при магнитно-резонансной томографии. Остеохондрома может достигать в диаметре 14 см, не подвергаясь малигнизации (максимальный срок наблюдения — 40 лет). Вероятность малигнизации этого поражения не превышает 1 — 2 % случаев. Обычно рост остеохондромы прекращается по мере завершения роста костей и исчезновения эпифизарной пластинки. В небольшом числе случаев остеохондрома может рецидивировать спустя 1-26 мес после удаления первичного узла. Как правило, это происходит в тех случаях, когда первая операция была недостаточно радикальной и хрящевая шапочка не была удалена целиком. На рентгенограммах определяется изменение формы за счет наличия дополнительного образования, исходящего тонкой или широкой ножкой из кости. Контур кортикального слоя четкий, плавно переходит в основание ножки. Дистальные отделы образования имеют неровный контур. Возможны известковые вкрапления. Иногда отмечается увеличение объема мягких тканей над образованием и оттеснение мышечных групп. Клинико-рентгенологическая картина настолько характерна, что, как правило, нет необходимости в дифференциальном диагнозе.
При дифференциальной диагностике остеохондромы надо иметь в виду лишь одну нозологическую форму — хондросаркому, возникающую из остеохондромы. Дифференциальная диагностика остеохондромы и паростальной остеосаркомы не представляет затруднений.
Единственным методом лечения является хирургический — краевая резекция кости с обязательным удалением основания ножки экзостоза. Пластики краевого дефекта кости не требуется. Оперативное лечение показано в случае начала роста опухоли или когда остеохондрома ограничивает движения в близлежащем суставе. В остальных случаях — динамическое наблюдение. Прогноз хороший. После удаления остеохондромы наступает стойкое выздоровление.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Остеохондромы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику: Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно.
Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом.
Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой.
Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина.
Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник: https://www.eurolab.ua/diseases/562/
Похожие статьи



















